肺动脉高压(PAH)是心血管领域的疑难病,其发病机制未明,2020年尽管出现了新冠病毒肺炎的全球大流行,但肺动脉高压领域仍然发生诸多大事,涌现出大量精彩研究,对改善患者命运,明确PAH致病机制及探索新治疗靶点均有重大影响。
王辉 荆志成
北京协和医院心内科 & 疑难重症及罕见病国家重点实验室
引言
肺动脉高压(PAH)是心血管领域的疑难病,其发病机制未明,2020年尽管出现了新冠病毒肺炎的全球大流行,但肺动脉高压领域仍然发生诸多大事,涌现出大量精彩研究,对改善患者命运,明确PAH致病机制及探索新治疗靶点均有重大影响。
肺动脉高压治疗药物,在我国的推广及应用取得重大进展
瑞万托?(Revatio,枸橼酸西地那非片)是治疗肺动脉高压的高品质原研进口药物,自2005年起已在美国、欧洲、日本等国家和地区获批用于治疗肺动脉高压,挽救了大量患者的生命。然而此前该药物在我国2019年之前并未获批PAH治疗适应症。随着我国药品管理的深化改革及国家对罕见病——PAH的重视,2020年2月5日,瑞万托?获得中国国家药品监督管理局批准,用于治疗成人PAH(WHO肺高血压第1类),以改善运动能力和延缓临床恶化。本品是我国首个被批准用于治疗PAH的5型磷酸二酯酶(PDE-5)抑制剂。瑞万托?在中国获批上市对于我国PAH患者是期待多年的喜讯,也将进一步推动PAH在我国治疗的普及和规范化。
另外,随着国家对PAH这一罕见病的高度重视及药品改革的深化,李氏大药厂(香港)有限公司引进的一氧化氮吸入剂(“INOmax?”)新药上市申请已获得中国国家药品监督管理局就治疗儿科罕见病——新生儿持续性肺高压授予的优先审评资格,该药物上市将打破我国手术室、ICU、新生儿监护病房、心导管室长期缺乏吸入药用一氧化氮的坚冰,意义重大。
人工重组抗人内皮素受体A人源化单克隆抗体(GMA301),是国际上首个特定作用于内皮素受体A治疗PAH的抗体候选药。GMA301靶向特异性好,药效作用时间长,无小分子药物所产生的肝毒性,能更有效抑制肺动脉血管平滑肌的增生,改善肺动脉血管壁的重构,在改善PAH病人血流动力学的同时,减缓右室肥厚。该药已获得国家十三五新药创制重大专项支持及美国FDA孤儿药资质。GMA301临床Ib期临床试验由北京协和医院荆志成教授担任全球主要研究者,同步同期在中美两国开展,目前在北京协和医院、重庆医科大学、广东省人民医院等单位已完成第一组剂量爬坡试验,即将于2021年3月开始第二组剂量爬坡试验,有望于不久的将来用于PAH临床治疗,这是我国拥有自主知识产权的原创1.1类新药,该药物临床研究的顺利开展,打破了多年由西方国家主导的新药开发主旋律。
葛兰素史克(GSK)的凡瑞克(安立生坦口服片剂)2011年已在我国免临床上市,是最有效治疗PAH的第二代重要靶向治疗药物,然而此前因价格昂贵,致使部分PAH患者因经费问题无法使用该药。2018年10月,江苏豪森药业率先在国内上市价格低廉国产仿制安立生坦片-普诺安,打破进口药垄断肺动脉高压制剂局面。2020年4月始,凡瑞克(安立生坦)主动大幅降价,降价幅度高达45%。随后安立生坦进入国家集采目录,引起广泛关注。
2020年12月28日,全国PAH患者都奔走相告一个好消息,《2020年国家基本医疗保险、工伤保险和生育保险药物目录》正式公布“安立生坦”纳入全国医保目录。国家医保局紧锣密鼓的一系列举措,彰显着国家有关部门有力落实党中央国务院“一切为了人民”的政策,必须手动点赞!
全球PAH基础研究领域取得重大突破
01、Circulation:长链非编码RNA H19可能成为改善PAH患者右室不良重构的新治疗靶点
Omura J.等人发表在心血管顶级杂志《Circulation》上的研究[1]显示,H19在合并右室失代偿的PAH患者中表达上调,且与右室肥厚及纤维化相关。动物实验及体外实验证实,抑制H19基因的表达可改善病理性右室重构及纤维化。此外PAH患者血浆中H19水平与右室功能及长期预后独立相关(图1)。该研究结果为改善PAH患者右室衰竭及不良重构提供了新的治疗靶点,此外,测定外周血H19水平有助于预测患者发生右室不良重构的风险及协助判断长期预后。
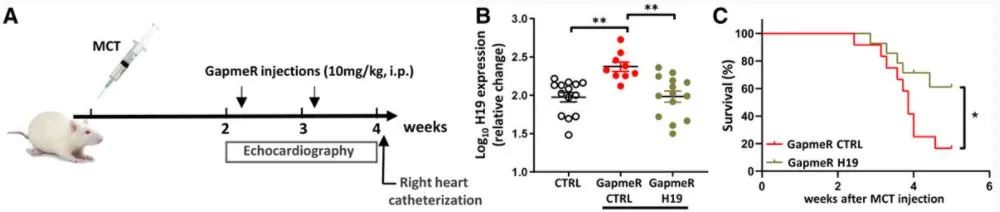
图1. 抑制H19可改善大鼠模型的RV功能和存活预后
02、小鼠双微体基因(murine double minute 2, MDM2)参与的血管紧张素转换酶2(angiotensin-converting enzyme,ACE2)的转录后修饰在PAH的致病机制中发挥重要作用,MDM2可能成为PAH治疗新靶点。
近期发布于《Circulation》的另一篇重要研究[2],该研究显示,MDM2在特发PAH患者肺组织中的表达显著升高。MDM2作为ACE2的E3连接酶,可泛素化ACE2。而AMP激活的蛋白激酶(AMPK)可通过使ACE2磷酸化而抑制MDM2介导的ACE2泛素化。ACE2磷酸化及去泛素化最终可增加内皮细胞中一氧化氮的合成。该研究提示,ACE2不适当的转录后修饰(磷酸化与泛素化)参与了PAH的发生,对这一过程的调节可能成为PAH治疗的新策略。抑制MDM2可能通过稳定ACE2改善PAH,或将成为肺高压治疗的新靶点。
03、精胺合成酶——PAH治疗的又一新靶点
荆志成教授团队近期在《Eur Respir J》上发表了一项PAH代谢组学研究[3]。通过血浆代谢组学研究发现特发PAH患者血浆中精胺水平显著高于对照组。加入精胺可促进肺动脉平滑肌细胞的增殖及迁移,并可使肺高压大鼠模型动物的血管重构恶化。精胺介导的血管不良重构是由精胺合成酶的上调所致。体外实验显示,通过对精胺合成酶的抑制,可抑制血小板源性生长因子BB介导的肺动脉平滑肌细胞的增殖。动物实验显示,抑制精胺合成酶可减少野百合碱介导的肺高血压。该研究提示,精胺可促进肺血管重构,抑制精胺合成酶可能成为PAH治疗的又一新靶点。
PAH的内皮细胞增殖或类似肿瘤细胞。肿瘤细胞即使在有氧环境下,仍然依赖糖酵解产生能量,称之为“WARBURG”效应。而PAH内皮细胞和平滑肌细胞代谢也类似WARBURG模式,多胺或为WARBURG效应中的产物。因此欧洲呼吸杂志特邀知名专家撰写评论:该研究指出了PAH发生机制的一条新通路——血管内皮细胞-细胞代谢(类似肿瘤增值模式)-精胺-生物标记物,对将来的新药研发及预后评估都有重要意义(图2)。
图2
04、褪黑素治疗PAH的机制——炎症可能是新靶点
研究显示[4],PAH患者血浆褪黑素浓度降低,且褪黑素与血浆中白介素-1β浓度的升高呈负相关。在PAH动物模型中,褪黑素可减少白介素-1β的分泌,并出现炎症小体激活。研究显示,褪黑素可通过下调内皮中的趋化因子及粘附因子减少肺组织中的巨噬细胞数量。此外该研究利用白介素受体-/-小鼠、Caspase(胱天蛋白酶)1/11-/-小鼠及褪黑素治疗组小鼠等动物实验证实了,褪黑素可减少低氧诱导的肺组织中的内皮细胞渗漏。此外,褪黑素可通过调节巨噬细胞的钙离子浓度来减少炎症小体等多蛋白复合物的形成。敲除褪黑素膜受体可阻断褪黑素的上述功能,而使用褪黑素膜受体激动剂则可灭活巨噬细胞中的炎症小体(图3)。上述结果进一步阐明了褪黑素在PAH致病机制中的作用,提示褪黑素可能成为PAH治疗的又一新靶点。
图3
05、PAH遗传学研究取得重大进展
荆志成教授的团队近期在中国特发PAH患者中找到了全新的IPAH遗传相关基因——前列腺素合成酶(PTGIS)基因,该研究已发表于心血管领域顶级杂志《JAMA Cardiology》[5]。该研究在特发PAH患者中共发现三种PTGIS基因变异:一个剪接位点变异(c.521+1G>A)和两个错义变异(p.R252Q和p.A447T)。功能研究表明这三种变异均可导致PTGIS蛋白功能缺失。更重要的是,PTGIS罕见变异与特发PAH患者肺血管反应性具有很强的相关性。研究表明,与不携带PTGIS罕见变异患者相比,携带罕见变异患者在吸入伊洛前列素后肺血管阻力下降明显(95% CI:-3.40~-0.87;P=0.001),心功能指数升高明显(95% CI:0.19~0.65;P<0.001)(图4)。这意味着携带PTGIS罕见变异的患者对前列环素类药物的肺血管反应更敏感,很可能更适合前列环素类药物治疗。PTGIS基因罕见变异的发现不仅解释了额外6.1%特发PAH患者的病因,亦可为临床精准用药提供指导。
图4. 特发PAH患者伴或不伴PTGIS基因变异,吸入伊洛前列素后急性血流动力学的比较
PAH临床研究精彩纷呈
01、肺高血压诊断标准——肺血流动力学指标的地位及诊断阈值未来或将修订
近期在《The Lancet Respiratory Medicine》上发表了一项大样本回顾队列研究[6],该研究入选2007~2016年于美国空军退伍军人健康系统中就诊,完成右心导管检查且至少随访1年的全部患者。其原始研究队列共纳入40 082例受试者,中位随访时间1153天,其中包含23 201例有心力衰竭史患者(57.9%)及13 348例慢性阻塞性肺疾病(33.3%)患者。对于其中平均肺动脉压(mPAP)≥19 mm Hg(32 725例[81.6%]的患者,因其肺高血压风险升高,因此将这部分患者作为最终的研究队列。
以肺血管阻力(PVR)作为连续变量的统计模型显示,PVR达到2.2 Wood units时,其全因死亡风险较PVR 1.0 Wood unit显著升高。在mPAP ≥19 mm Hg且肺毛细血管楔压(PAWP)≤15 mm Hg的患者中,PVR ≥2.2 Wood units组患者,其死亡风险[HR=1.71(95% CI:1.59~1.84;P<0.0001)]及心衰住院风险[HR=1.27(1.13~1.43;P=0.0001)],均较PVR<2.2Wood units组患者显著升高。在包含2870例(77.6%)mPAP≥19 mm Hg 的验证队列(N=3699)中,进一步证实了,mPAP≥19 mm Hg且 PVR ≥2.2 Wood units、PAWP≤15 mm Hg(1221 [42.5%] of 2870)的患者死亡风险显著升高,校正HR为1.81(95% CI:1.33~2.47;P=0.0002)(表1)。
表1. 肺动脉高压患者的死亡风险、心衰住院风险的校正风险比
这项大样本队列研究提示PVR即使仅轻度升高,也与临床事件包括全因死亡风险相关。PVR≥2.2 Wood units对于mPAP≥19 mm Hg且PAWP≤15 mm Hg的患者是高血压的早期筛查与诊断。
另一项今年发表于《Eur Respir J》的澳大利亚-新西兰肺高压注册研究,也针对mPAP轻度升高但PVR<3 Wood units这一人群进行了相应研究[7]。该研究入选标准为2004~2017年符合下列诊断的PAH患者:mPAP≥25 mm Hg, PAWP≤15 mm Hg且PVR<3 Wood units。共82例患者符合入选标准(平均年龄63±11 岁)。PAH病因包括特发PAH(n=39),结缔组织病相关PAH(CTD-PAH;n=42)及HIV感染相关疾病(n=1)。基线mPAP为27 mm Hg(四分位数(IQR)25~30 mm Hg),PAWP 13 mm Hg(IQR 11~14 mm Hg),PVR 2.2 Wood units (IQR 1.9~2.7 Wood units)。所有患者均开始靶向药物治疗,均为单药治疗。
中位随访65个月(IQR 32~101 months),18例患者死亡(22.0%),其中PAH相关死亡6例(33.3%),1年及5年生存率分别为98%和84%。该研究提示,对于毛细血管前肺高压患者,即使PVR为边缘升高,尚未达到现行指南推荐的诊断标准,但该组患者预后不佳。这一结果尚需大规模随机对照研究进一步证实,但该研究结果提示,临床应重视PVR轻度升高患者,结合上一项研究,未来或将对肺高压诊断标准进一步修订。
02、大规模前瞻性研究进一步确定心脏核磁用于PAH患者危险分层的相关测量阈值
Lewis RA等人近期在American Journal of Respiratory and Critical Care Medicine上发表了一项纳入438例PAH患者的心脏核磁研究[8],研究显示,可采用右室收缩末容积指数占预计值百分比或左室舒张末容积指数,作为预测PAH患者1年死亡风险为低危(<5%)或高危(>10%)的预测指标,其中右室收缩末容积指数占预计值百分比的阈值为227%,左室舒张末容积指数的阈值为58 ml/m2。上述两个参数可分别识别出低危患者63%和34%。
右室射血分数是另一个重要的心脏核磁预测指标,以右室射血分数>54%,37~54%,及<37%作为低危、中危及高危的阈值,可分别识别出21%的低危患者, 43%的中危患者和36%的高危患者。随访时心脏核磁指标改善或维持在低危的患者,1年死亡风险小于5%。右室收缩末容积指数占预计值百分比可独立预测PAH患者1年死亡风险。如果将上述心脏核磁测量指标与其他PAH风险评估模型(如REVEAL 2.0危险评估计算器或法国肺高压注册研究的风险评估模型)联合使用,可进一步改善对PAH患者1年死亡风险的预测。
该研究提示,心脏核磁相关测量指标可作为PAH患者危险分层的重要评估指标。这项研究为临床提供了心脏核磁评估指标的具体阈值,有利于临床优化对PAH患者危险评估。特别是作为无创检查手段,心脏核磁可通过对右室结构及功能的准确测量,进一步提高现有PAH危险分层工具的评估水平。
03、多中心随机对照研究为PAH患者的运动治疗提供明确获益证据
Ekkehard G等人[9]在《European Heart Journal》上发表了一项前瞻随机对照的多中心研究,该研究从10个欧洲国家的11个医学中心,共入选129例PAH及慢性血栓栓塞性肺高压患者,最终116例患者(PAH患者98例,慢性血栓栓塞性肺高压患者18例)完成研究。患者随机分为干预组及对照组,两组患者均接受标准靶向药物治疗。干预组患者同时接受标准院内康复训练治疗,平均训练时间为25天(95% CI:17~33天),出院后继续于家中进行康复训练。该研究的主要终点为6分钟步行距离(6MWD),结果显示,标准康复训练可显著改善PAH患者的6MWD,训练组较对照组患者的6MWD平均增加34.1 ± 8.3 米(95% CI:18–51 米;P<0.0001)(图5)。
图5. 研究设计及主要终点
此外运动训练对于患者的生活质量评分(训练组较对照组的SF-36健康量表的精神健康评分增加7.3±2.5,P=0.004)、WHO功能分级(训练组比对照组:改善 9:1,恶化4:3,χ2 P=0.027)及最大氧耗(训练组较对照组增加0.9 ± 0.5 ml/min/kg,P=0.048)等次要终点也有显著改善。这项研究是在PAH患者中进行的第一个大规模多中心随机对照研究,证明了运动训练在PAH及慢性血栓栓塞性肺高压患者中的可行性及安全性,同时也证实了在标准药物治疗的基础上联合运动训练可使PAH及慢性血栓栓塞性肺高压患者有进一步的临床获益。
04、血管内超声肺动脉去神经术
血管内超声肺动脉去神经术治疗肺动脉高压(Intravascular Ultrasound Pulmonary Artery Denervation to Treat Pulmonary Arterial Hypertension,TROPHY1)是一项多中心开放标签的早期可行性临床研究[10]。入选患者为18~75岁、服用双联或三联非静脉靶向药物的PAH患者。入选患者均进行血管内超声肺动脉去神经术(TIVUS System)。主要安全性终点为30天操作相关不良事件。次要终点为12个月内操作相关不良事件、疾病进展及死亡。有效性终点为4~6个月时肺血流动力学状态、6MWD及生活质量的变化。
23例患者完成血管内超声肺动脉去神经术,无严重操作相关不良事件。4或6个月随访时PVR下降94±151 dyn·s·cm-5(P=0.001)或17.8%,6MWD增加 42±63 米(P=0.02),日常活动增加671±1 555 步(P=0.04)。这项多中心早期可行性研究显示,血管内超声肺动脉去神经术无严重操作相关不良事件,对于已接受联合靶向药物的患者,血管内超声肺动脉去神经术可进一步降低PVR并改善6MWD及活动耐量。
结语
随着基础肺血管科学研究的逐步深入,我们对PAH发生机制的认识和理解也将进一步提高,借此可以探索更多PAH治疗的靶点及新药。而不断开展的PAH临床试验也将为临床医师带来更多的治疗选择及循证证据,进一步改善患者预后。我国药监局和医保局与时俱进,努力进取,一切为民的有力工作,也将推动治疗的可及性,让全国的PAH患者幸福感和获得感满满。
PAH——不罕见的罕见病,虽然其堪比心血管疾病领域的肿瘤,但在全社会的共同关注和努力下,PAH的诊治水平必将不断提高,未来可期。2020年度肺动脉高压领域精彩纷呈,让我们有信心在未来5~10年之内,攻克肺动脉高压“堡垒”,大辟天下“PAH患者”俱欢颜。
▼参考文献
1. Omura J, Habbout K, Shimauchi T, Wu W-H, Breuils-Bonnet S, Tremblay E, Martineau S, Nadeau V, Gagnon K and Mazoyer F. Identification of Long Noncoding RNA H19 as a New Biomarker and Therapeutic Target in Right Ventricular Failure in Pulmonary Arterial Hypertension. Circulation. 2020;142:1464-1484.
2. Shen H, Zhang J, Wang C, Jain PP, Xiong M, Shi X, Lei Y, Chen S, Yin Q and Thistlethwaite PA. MDM2-mediated ubiquitination of angiotensin-converting enzyme 2 contributes to the development of pulmonary arterial hypertension. Circulation. 2020;142:1190-1204.
3. He Y-Y, Yan Y, Jiang X, Zhao J-H, Wang Z, Wu T, Wang Y, Guo S-S, Ye J and Lian T-Y. Spermine Promotes Pulmonary Vascular Remodelling and Its Synthase is a Therapeutic Target for Pulmonary Arterial Hypertension. European Respiratory Journal. 2020.
4. Zhang J, Lu X, Liu M, Fan H, Zheng H, Zhang S, Rahman N, Wo?czyński S, Kretowski A and Li X. Melatonin inhibits inflammasome-associated activation of endothelium and macrophages attenuating pulmonary arterial hypertension. Cardiovascular research. 2020;116:2156-2169.
5. Wang X-J, Xu X-Q, Sun K, Liu K-Q, Li S-Q, Jiang X, Zhao Q-H, Wang L, Peng F-H and Ye J. Association of Rare PTGIS Variants With Susceptibility and Pulmonary Vascular Response in Patients With Idiopathic Pulmonary Arterial Hypertension. JAMA cardiology. 2020.
6. Maron BA, Brittan EL, Hess E, Waldo SW, Barón AE, Huang S, Goldstein RH, Assad T, Wertheim BM and Alba GA. Pulmonary vascular resistance and clinical outcomes in patients with pulmonary hypertension: a retrospective cohort study. The Lancet Respiratory Medicine. 2020;8:873-884.
7. Ratwatte S, Anderson J, Strange G, Corrigan C, Collins N, Celermajer DS, Dwyer N, Feenstra J, Keating D and Kotlyar E. Pulmonary arterial hypertension with below threshold pulmonary vascular resistance. European Respiratory Journal. 2020.
8. Lewis RA, Johns CS, Cogliano M, Capener D, Tubman E, Elliot CA, Charalampopoulos A, Sabroe I, Thompson AR and Billings CG. Identification of cardiac magnetic resonance imaging thresholds for risk stratification in pulmonary arterial hypertension. American Journal of Respiratory and Critical Care Medicine. 2020;201:458-468.
9. Grünig E, MacKenzie A, Peacock AJ, Eichstaedt CA, Benjamin N, Nechwatal R, Ulrich S, Saxer S, Bussotti M and Sommaruga M. Standardized exercise training is feasible, safe, and effective in pulmonary arterial and chronic thromboembolic pulmonary hypertension: results from a large European multicentre randomized controlled trial. European Heart Journal. 2020.
10. Rothman AM, Vachiery J-L, Howard LS, Mikhail GW, Lang IM, Jonas M, Kiely DG, Shav D, Shabtay O and Avriel A. Intravascular ultrasound pulmonary artery denervation to treat pulmonary arterial hypertension (TROPHY1): multicenter, early feasibility study. JACC: Cardiovascular Interventions. 2020;13:989-999.



 京公网安备 11010502033353号
京公网安备 11010502033353号